모세기관지염
바이러스 감염으로 인한 폐의 작은 기도 막힘
모세기관지염 (毛細氣管支炎, bronchiolitis) 또는 세기관지염은 허파의 가장 작은 공기 통로인 세기관지 (bronchiole)의 염증이다. 2년 미만의 어린이에게 보통 발생하며 3~6개월 된 나이대가 다수를 차지한다.[5]
 | |
|---|---|
| 다른 이름 | Bronchiolitis |
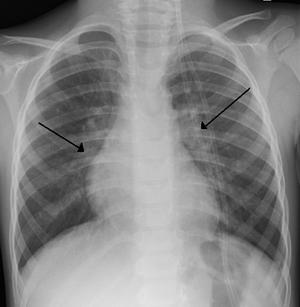 | |
| RSV에 걸린 아이의 엑스레이 사진 | |
| 진료과 | 응급의학, 소아청소년과 |
| 증상 | 발열, 기침, 콧물, 천명, 호흡 문제[1] |
| 합병증 | 호흡곤란, 탈수[1] |
| 통상적 발병 시기 | 2세 미만[2] |
| 병인 | 바이러스성 질병 (호흡기 세포융합 바이러스, 리노바이러스)[2] |
| 진단 방식 | 증상에 의거[1] |
| 유사 질병 | 천식, 폐렴, 심부전, 알레르기, 낭포성 섬유증[1] |
| 치료 | 지지적 치료 (산소, 수유 지원, 정맥 주사 )[3] |
| 빈도 | ~20% (2세 미만 어린이)[2][1] |
| 사망 | 1% (입원자 중)[4] |
증상
편집일반적으로 2세 미만의 유아는 하루 이틀 동안 기침, 천명, 숨가쁨으로 발전할 수 있다.
일부 증상은 다음을 포함한다:[6]
- 수유 곤란(poor feeding)
- 기면
- 무호흡(stopping breathing)력
- 70/분의 호흡수
- 코벌렁임 및 그렁거림
- 심각한 흉곽 후퇴
- 청색증
병인
편집이 용어는 유아의 공통 질환인 일반적으로 급성 바이러스성 모세기관지염을 가리킨다. 호흡기 세포융합 바이러스(RSV)에 의해 흔히 발병한다.[7]
진단
편집진단은 일반적으로 임상 시험을 통해 이루어진다. 흉부 엑스레이를 통해 박테리아 폐렴을 제외시키기에는 가끔 유용하지만, 일상적인 경우에는 식별되지 않는다.[8]
예방
편집모세기관지염의 예방은 호흡기 감염을 일으키는 바이러스의 확산을 줄이는 수단에 대부분 의존한다.
관리
편집모세기관지염의 치료는 일반적으로 감염 그 자체 보다 증상에 초점을 두는데, 그 이유는 감염은 자연스럽게 끝이 나지만 합병증은 일반적으로 증상 그 자체로부터 기원하기 때문이다.[9]
같이 보기
편집- 세기관지 (bronchiole)
각주
편집- ↑ 가 나 다 라 마 Friedman JN, Rieder MJ, Walton JM, ((Canadian Paediatric Society, Acute Care C, Drug Therapy and Hazardous Substances)) (November 2014). “Bronchiolitis: Recommendations for diagnosis, monitoring and management of children one to 24 months of age.”. 《Paediatrics & Child Health》 19 (9): 485–98. doi:10.1093/pch/19.9.485. PMC 4235450. PMID 25414585. 밴쿠버 양식 오류 (도움말)
- ↑ 가 나 다 Schroeder, AR; Mansbach, JM (June 2014). “Recent evidence on the management of bronchiolitis.”. 《Current Opinion in Pediatrics》 26 (3): 328–33. doi:10.1097/MOP.0000000000000090. PMC 4552182. PMID 24739493.
- ↑ Hancock, DG; Charles-Britton, B; Dixon, DL; Forsyth, KD (September 2017). “The heterogeneity of viral bronchiolitis: A lack of universal consensus definitions.”. 《Pediatric Pulmonology》 52 (9): 1234–1240. doi:10.1002/ppul.23750. PMID 28672069.
- ↑ Kendig, Edwin L.; Wilmott, Robert W.; Boat, Thomas F.; Bush, Andrew; Chernick, Victor (2012). 《Kendig and Chernick's Disorders of the Respiratory Tract in Children》. Elsevier Health Sciences. 450쪽. ISBN 978-1437719840.
- ↑ Paediatric Society of New Zealand (2005). “Best Practice Evidence Based Guideline: Wheeze and Chest Infection in Infants Under 1 Year” (PDF). 《The Society》. 2015년 1월 13일에 원본 문서 (PDF)에서 보존된 문서. 2017년 3월 26일에 확인함.
- ↑ 《BRONCHIOLITIS IN CHILDREN (Sign Guideline 91)》. Scottish Intercollegiate Guidelines Network. 2006. ISBN 9781905813018. 2012년 11월 1일에 원본 문서에서 보존된 문서. 2012년 12월 6일에 확인함.
- ↑ Smyth RL, Openshaw PJ (July 2006). “Bronchiolitis”. 《Lancet》 368 (9532): 312–22. doi:10.1016/S0140-6736(06)69077-6. PMID 16860701.
- ↑ Zorc, JJ; Hall, CB (February 2010). “Bronchiolitis: recent evidence on diagnosis and management”. 《Pediatrics》 125 (2): 342–9. doi:10.1542/peds.2009-2092. PMID 20100768.
- ↑ Wright, M; Mullett CJ; Piedimonte G; 외. (October 2008). “Pharmacological management of acute bronchiolitis”. 《Veterinary Research》 4 (5): 895–903. PMC 2621418. PMID 19209271.
외부 링크
편집- “Bronchiolitis in children – A national clinical guideline” (PDF). 2016년 3월 4일에 원본 문서 (PDF)에서 보존된 문서. 2017년 3월 26일에 확인함. (1.74 MB) from the Scottish Intercollegiate Guidelines Network
- Ralston, SL; Lieberthal, AS; Meissner, HC; Alverson, BK; Baley, JE; Gadomski, AM; Johnson, DW; Light, MJ; Maraqa, NF; Mendonca, EA; Phelan, KJ; Zorc, JJ; Stanko-Lopp, D; Brown, MA; Nathanson, I; Rosenblum, E; Sayles S, 3rd; Hernandez-Cancio, S (2014년 10월 27일). “Clinical Practice Guideline: The Diagnosis, Management, and Prevention of Bronchiolitis.”. 《Pediatrics》 134 (5): e1474–502. doi:10.1542/peds.2014-2742. PMID 25349312.
| 이 글은 질병에 관한 토막글입니다. 여러분의 지식으로 알차게 문서를 완성해 갑시다. |