ABO식 혈액형
ABO식 혈액형은 1901년 오스트리아의 카를 란트슈타이너가 발견한 혈액형 구분법이다. ABO식에 따라 서로 구분되는 인간의 혈액형의 종류는 A형, B형, AB형 그리고 O형 네 가지다. 기본적으로 사람과 사람의 혈액을 섞었을 때 일어나는 응집 반응의 여부로 구분하며, 이는 면역에서 말하는 항원 항체 반응의 결과다. ABO식 혈액형 구분에 따른 적혈구의 종류와 항원 항체의 유무는 다음 그림과 같다.
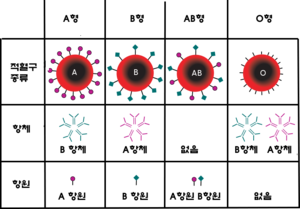

예를 들어 A형 항원과 B형 항체를 갖고 있는 A형 혈액과 B형 항원과 A형 항체를 갖고 있는 B형 혈액이 섞이면 항원 항체 반응으로 용혈이 발생한다. ABO 혈액형의 발견으로 항체와 반응할 수 있는 항원을 가진 혈액은 수혈할 수 없음을 알게 되었으며, 전쟁터의 부상병이나 심한 출혈을 일으킨 부상자에게 수혈을 통해 생명을 건질 수 있는 기회가 생겼다.
2021년 6월 기준 국제수혈학회가 인정하고 있는 혈액형의 종류는 43가지로, ABO식 혈액형은 그중 사람의 수혈에 있어 가장 중요한 혈액형이다.[1][2] ABO식 혈액형이 불일치하는 사람 간의 수혈은 치명적인 수혈 후 부작용을, 장기 이식 시에는 원하지 않았던 거부반응을 일으킬 수 있다.[3] ABO식 혈액형을 결정하는 A 항원과 B 항원에 대한 항체인 anti-A와 anti-B 항체는 보통 IgM 항체이다. 주로 음식, 세균, 바이러스 등의 환경적 요인에 감작되어 생후 1년 정도 만에 만들어진다.
란트슈타이너는 1901년 ABO식 혈액형을 발견한 공로를 인정 받아 1930년에 노벨 생리의학상을 수상하였다.[4] 한편 유인원, 구세계원숭이 등 사람 외의 다른 영장류에도 ABO식 혈액형이 존재한다.[5]
수혈
편집| 헌혈자 | |||||||||
|---|---|---|---|---|---|---|---|---|---|
| O÷ | O× | A÷ | A× | B÷ | B× | AB÷ | AB× | ||
| 수혈 받는 사람 | O- | ||||||||
| O+ | |||||||||
| A- | |||||||||
| A+ | |||||||||
| B- | |||||||||
| B+ | |||||||||
| AB- | |||||||||
| AB+ | |||||||||
유전
편집ABO식 혈액형은 멘델의 법칙에 따라 유전이 가능하다. 단, 양음 관계의 유전이 아닌 A, B, O 유전자에 의해 유전되는 복대립 유전이다.
유전법칙과 다르게 세계 혈액형 비율은 O형 45%, A형 35%, B형 15%, AB형 5%로 나중에 생긴 O형이 가장 많은 이유는 오랜 세월, 여러 단계를 걸쳐 A형과 B형이 O형으로 변형되는데 A형은 느리게, B형은 빠르게 변형되어 비율 차이가 나며 효소, 바이러스 또는 단순 진화로 변형된다는 주장이 있다.
표현형과 유전자형
편집ABO식 혈액형에는 표현형과 유전자형이 있다. 우리가 흔히 쓰는 A형, B형, AB형, O형은 표현형이다. ABO식 혈액형에는 4개의 표현형과 6개의 유전자형이 있다.
| 유전자형 | 표현형 |
|---|---|
| AA | A형 |
| AB | AB형 |
| AO | A형 |
| BB | B형 |
| BO | B형 |
| OO | O형 |
출산 가능 혈액형
편집부모의 표현형과 유전자형이 무엇인지에 따라 자녀의 혈액형이 결정된다.
| 부모의 혈액형 | 부모의 유전자형 | 자녀의 유전자형 1 | 자녀의 유전자형 2 | 자녀의 유전자형 3 | 자녀의 유전자형 4 | 출산 가능한 혈액형 |
|---|---|---|---|---|---|---|
| A×A | AA×AA | AA | A형, O형 | |||
| AA×AO | AA | AO | ||||
| AO×AO | AA | AO | OO | |||
| A×O | AA×OO | AO | ||||
| AO×OO | AO | OO | ||||
| B×B | BB×BB | BB | B형, O형 | |||
| BB×BO | BB | BO | ||||
| BO×BO | BB | BO | OO | |||
| B×O | BB×OO | BO | ||||
| BO×OO | BO | OO | ||||
| O×O | OO×OO | OO | O형 | |||
| O×AB | OO×AB | AO | BO | A형, B형 | ||
| A×AB | AA×AB | AA | AB | A형, B형, AB형 | ||
| AO×AB | AA | AB | AO | BO | ||
| B×AB | BB×AB | AB | BB | |||
| BO×AB | AB | BB | AO | BO | ||
| AB×AB | AB×AB | AA | AB | BB | ||
| A×B | AA×BB | AB | 모든 혈액형 | |||
| AA×BO | AB | AO | ||||
| AO×BB | AB | BO | ||||
| AO×BO | AB | AO | BO | OO |
아형
편집A형에는 20개 가량의 아형(subgroup)이 있으며, 이 중 A1형과 A2형이 99% 넘게 차지하여 가장 흔하다. A1형이 전체 A형의 80% 정도를, A2형이 나머지 거의 전부를 차지하고 있다.[6] 일부 A2형은 A1 항원에 대한 항체를 만들 수 있기 때문에, A1형과 A2형 간에 항상 수혈이 가능한 것은 아니다. 이러한 경우에 수혈 시 드물게 합병증이 생기기도 한다.[6]
DNA 시퀀싱이 발달하면서 ABO 유전자자리에서 훨씬 많은 대립유전자를 확인할 수 있게 되었으며, 각 대립유전자는 수혈 반응의 관점에서 A형, B형, O형으로 분류할 수 있으나 DNA 서열의 변이에 따라 서로 구분할 수 있다. 백인의 경우 ABO 유전자에 여섯 개의 흔한 대립유전자가 존재한다.[7][8]
| A | B | O |
|---|---|---|
| A101 (A1) A201 (A2) |
B101 (B1) | O01 (O1) O02 (O1v) O03 (O2) |
같은 연구에서는 18종류의 드문 대립유전자를 발견했는데, 이들은 보통 더 약한 글리코실화 활성을 가진다. 약한 A 대립유전자를 가진 사람은 간혹 정상적인 A형이 발현하지 않는 anti-A 항체를 발현할 수 있다. 다만 이러한 anti-A 항체는 체온에서 항원과 안정적으로 상호작용하지 못하므로, 보통 임상적으로 중요한 의미를 가지지는 않는다.[9]
집단별 분포와 진화의 역사
편집A형, B형, O형, AB형의 분포는 인구 집단별로 상이하다. 대한민국의 병무청 통계에서 A형은 34.4%, B형은 27.0%, O형은 26.8%, AB형은 11.4%로 집계되었다.[10]
영국에서 켈트인, 노르드인, 데인인, 앵글로색슨인, 노르만인 등의 침략과 이주는 각 민족의 이름이 지명에 형태소로 남고, 유전자가 인구에 포함되면서 영향을 미쳤다. 이로 인해 영국의 혈액형 빈도는 지명의 분포와 어느 정도 상관관계를 보인다. 가령 토착 켈트인은 O형이 많으나 다른 인구 집단에서는 A형이 더 많다.[11]
흔한 두 개의 O형 대립유전자인 O01 and O02는 A형 대립유전자 A01과 첫 261개의 뉴클레오타이드를 공유한다.[12] 그러나 A형 대립유전자와 달리 두 O형 대립유전자에서는 구아노신 염기가 삭제되어 있다. 이러한 프레임시프트 돌연변이로 인해 종결 코돈이 더 일찍 오게 된다. 이 변이는 전 세계적으로 찾을 수 있으며 아프리카에서 인간이 이주하기 전에 발생한 것으로 추측된다.
몇몇 진화생물학자는 ABO 유전자에 네 개의 주된 혈통이 있으며 O형을 만드는 돌연변이가 사람에서 최소 세 번 발생했다고 이론을 세운다.[13] 가장 오래된 것부터 가장 최신의 것까지 이 혈통들은 A101/A201/O09, B101, O02, O01의 대립유전자로 구성된다. O 대립유전자가 계속 존재하게 된 것은 균형선택 때문이라는 가설이 세워졌다.[13]
기원에 관한 이론
편집음식과 외부 환경 항원(세균, 바이러스, 식물 등의 항원)이 A와 B 당단백질 항원과 충분히 비슷한 항원결정기를 가질 수 있다. 생후 1년 동안 이러한 외부 환경 항원에 대해 만들어진 항체는 나중에 수혈 중에 들어온 ABO 혈액형이 맞지 않는 적혈구와 교차반응을 일으킬 수 있다. Anti-A 항체는 인플루엔자바이러스에 대한 면역 반응으로부터 유래했다는 가설이 있다. 인플루엔자바이러스의 항원결정기는 A 당단백질의α-D-N-갈락토사민과 충분히 유사하여 교차반응을 일으킬 수 있다. Anti-B 항체는 대장균과 같은 그람 음성균에 대응하여 만들어지는 항체로부터 유래했다는 가설이 있다. 이 항체는 B 당단백질의 α-D-갈락토오스와 교차반응한다.[14]
그러나 대립유전자 다양성의 진화를 일으키는 힘은 단순히 빈도 의존적인 음성선택일 가능성이 더 높다. 드문 막 항원 아형을 가지고 있는 세포는 면역계에 의해 다른 숙주로부터 항원을 운반하는 병원체와 더 잘 구별된다. 따라서 드문 종류의 항원을 가지는 사람은 병원체를 더 잘 탐지할 수 있다. 이러한 이유로 인해 인간 집단에서 발견되는 높은 수준의 집단 내 다양성은 자연선택의 결과일 수 있다.[15]
임상적 중요성
편집적혈구 표면의 탄수화물 분자들은 세포막의 통합성 유지, 세포부착, 분자의 막 수송, 여러 가지 수용체와 효소의 리간드 등의 역할을 한다. ABO 항원은 적혈구뿐 아닌 상피세포에서도 비슷한 역할을 한다.[16][17]
출혈과 혈전증
편집ABO 항원은 폰 빌레브란트 인자(vWF) 당단백질에도 발현되어 있다.[18] 폰 빌레브란트 인자는 출혈을 조절하는 지혈 과정에 참여하는 물질이다. 실제로 O형은 출혈이 일어나기 쉬운데[19] 이는 혈장 vWF에서 나타나는 모든 유전적 변이의 30%가 ABO 혈액형으로 인해 발생하며,[20] O형인 사람들은 O형이 아닌 사람들에 비해 정상적으로도 vWF와 제8인자가 훨씬 적기 때문이다.[21][22] 또한 O형의 경우 vEF의 Cys1584 변이(vWF의 아미노산 다형성) 비율이 높아 vWF가 더 빠르게 분해된다.[23] ADAMTS13(vWF 절단 단백질분해효소)을 암호화하는 유전자는 사람의 9번 염색체 q34.2에 위치하는데, 이는 ABO 혈액형 유전자와 같은 유전자자리이다. 처음 급성 허혈성 쇼크가 일어난 환자에서 vWF가 높게 나타나는 경우가 더 흔한데, 이 관련성에 혈액형이 영향을 미친다. 반면 ADAMTS13나 C반응단백질 등 급성기 반응은 관련성에 영향을 미치지 않았다.[24]
역사
편집발견
편집ABO식 혈액형을 발견한 것은 오스트리아의 의사였던 카를 란트슈타이너로, 그는 당시 빈 대학교 병리해부학과(현재 빈 의과대학교)에서 재직 중이었다. 1900년 란트슈타이너는 서로 다른 사람의 혈청을 같은 관에서 섞었을 때, 혹은 일부 사람의 혈액을 동물의 혈액과 섞었을 때 적혈구들이 응집반응을 일으켜 덩어리를 이룬다는 것을 발견했다.[25] 그는 이러한 발견에 대해 다음과 같이 두 문장으로 각주를 남겼다.
건강한 사람의 혈청은 동물의 적혈구뿐만 아니라, 다른 사람의 혈액과도 응집반응을 일으킨다. 이러한 현상이 개인 간의 선천적 차이 때문인지, 또는 세균으로 인한 어떠한 손상 때문인지는 아직 밝혀내야 할 문제로 남아 있다.[26]
이 발견은 사람들 간에 혈액의 차이가 있다는 첫 근거로, 이전에는 모든 사람이 같은 피를 가지고 있다고 여겨졌다. 이듬해 1901년에 란트슈타이너는 사람의 혈청이 오직 특정인의 혈액과 응집반응을 일으킨다는 결정적인 사실을 발견했다. 이 결과를 토대로 란트슈타이너는 사람의 혈액을 A형, B형, C형의 세 그룹으로 분류했다. A형은 B형과 응집하지만 같은 A형과는 절대 응집하지 않았다. 비슷하게 B형은 A형하고만 응집했다. C형은 A형과 B형 둘 모두와 응집한다는 점에서 다른 두 그룹과 달랐다.[27]
혈액형에 관한 이러한 발견은 1930년 란트슈타이너에게 노벨 생리의학상을 안겨 주었다. 그의 논문에서는 특정 혈액형 간의 상호작용을 동종응집반응(isoagglutination)이라고 지칭하였으며, 응집소(agglutinin, 항체)의 개념을 처음 도입하였다. 실제로 이는 현재 ABO 혈액형의 항원-항체 반응의 기초가 되었다.[28] 란트슈타이너는 다음과 같이 주장했다.
적어도 두 종류의 응집소가 존재한다고 할 수 있다. 하나는 A에, 다른 하나는 B가, 그리고 둘 모두가 C에 작용한다. 적혈구는 동일한 혈청에 존재하는 응집소에 대해서는 반응을 보이지 않는다.[27]
따라서 란트슈타이너는 두 개의 항원(응집원 A, B)과 두 개의 항체(응집소 anti-A, anti-B)를 발견했다. 그가 주장한 세 번째 그룹 C형은 A와 B 항원은 모두 없지만 anti-A, anti-B의 두 항체가 모두 있는 경우이다.[28] 1902년에 란트슈타이너의 학생이었던 아드리아노 슈투를리(Adriano Sturli)와 알프레트 폰 데카스텔로(Alfred von Decastello)는 네 번째 그룹을 발견했으나 특별히 이름을 붙이지는 않고 단순히 "특정 유형에 속하지 않는 경우"(no particular type)라고 표현했다.[29][30]
1910년 루드비크 히르슈펠트(Ludwik Hirszfeld)와 에밀 프라이헤어 폰 둥게른(Emil Freiherr von Dungern)은 란트슈타이너가 C형이라고 한 그룹은 O형으로, 스투를리와 데카스텔로가 발견한 그룹은 AB형이라고 이름 붙였다. 또한 그들은 혈액형이 유전된다는 사실을 처음 설명했다.[31][32]
분류 체계
편집체코의 혈청학자인 얀 얀스키(Jan Janský)는 1907년 독자적으로 혈액형 분류법을 도입했다.[33] 얀스키는 로마 숫자 I, II, III, IV형으로 혈액행을 분류했으며 이는 각각 현대의 O, A, B, AB형에 대응한다. 얀스키에게 알려지지 않았으나, 미국의 의사 윌리엄 로렌조 모스(William Lorenzo Moss)는 1910년 같은 로마 숫자를 사용하여 약간 다른 분류 체계를 고안하였다.[34] 모스의 I, II, III, IV형은 각각 현대의 AB, A, B, O형에 대응했다.[30]
이러한 두 분류 체계는 혼란을 야기하였으며 임상 현장에서 위험한 상황을 만들 가능성도 있었다. 모스의 분류 체계는 영국, 프랑스, 미국 등에서 채택된 반면, 얀스키의 분류 체계는 대부분의 유럽 국가들과 미국 일부에서 선호되었다. 이러한 혼돈을 해결하기 위해서 미국면역학자협회, 미국미생물학자학회, 미국병리학자미생물학자학회는 1921년 공동으로 얀스키의 분류를 우선 채택할 것을 권고했다.[35] 그러나 이 권고는 특히 모스의 분류가 사용되던 곳들에서 잘 받아들여지지 않았다.[36]
1927년 란트슈타이너는 뉴욕의 록펠러 의학 연구소(Rockefeller Institute for Medical Research, 현재 록펠러 대학교)로 이직하였다. 혈액형에 대해 다루는 전미연구평의회 위원회 일원으로서, 란트슈타이너는 얀스키와 모스의 분류 체계를 O, A, B, AB형으로 대체하자고 제안했다. 이때 히르슈펠트와 둥게르닝 독일어 null에 대응하여 O를 사용하였고, 다른 한쪽에서는 '-없이' 또는 0을 의미하는 ohne에 대응하여 O를 사용하는 또 다른 혼란이 있었다. 란트슈타이너는 이 중에 후자를 선택하였다.[36] 이 분류는 전미연구평의회에 의해 채택되어 전미연구평의회 분류법(National Research Council classification), 국제 분류법(International classification), 가장 대중적으로는 "새로운" 란트슈타이너 분류법("new" Landsteiner classification) 등 다양한 이름으로 불렸다. 새로운 분류 체계는 점차 수용되어 1950년대 초반에 이르러 보편적으로 따르게 되었다.[37]
유사과학
편집1930년대 무렵 혈액형을 성격과 연관짓는 것이 일본을 포함한 세계 곳곳에서 인기를 얻기 시작했다.[38] 이러한 관련성에 대한 연구는 그런 연결고리가 존재한다는 것을 확인하지 못했다.[39]
다른 대중적이지만 근거가 없는 유사과학에는 혈액형 다이어트가 있다. 이러한 유사과학론에 따르면 A형은 숙취가 심하며, O형은 치열이 고르고, A2형은 IQ가 높다. 혈액형 다이어트를 뒷받침하는 과학적 근거는 기껏해야 아주 제한적인 수준이다.[40]
또한, 코로나바이러스감염증-19에 혈액형마다 관련 내성에 차이가 있다는 설이 나돌기도 했다.[41]
같이 보기
편집각주
편집- ↑ “ISBT: Red Cell Immunogenetics and Blood Group Terminology”. 《www.isbtweb.org》 (영어). 2022년 2월 2일에 원본 문서에서 보존된 문서. 2022년 2월 12일에 확인함.
- ↑ Storry, J. R.; Castilho, L.; Chen, Q.; Daniels, G.; Denomme, G.; Flegel, W. A.; Gassner, C.; de Haas, M.; 외. (2016). “International society of blood transfusion working party on red cell immunogenetics and terminology: report of the Seoul and London meetings”. 《ISBT Science Series》 11 (2): 118–122. doi:10.1111/voxs.12280. ISSN 1751-2816. PMC 5662010. PMID 29093749.
- ↑ Muramatsu M, Gonzalez HD, Cacciola R, Aikawa A, Yaqoob MM, Puliatti C (2014). “ABO incompatible renal transplants: Good or bad?”. 《World Journal of Transplantation》 4 (1): 18–29. doi:10.5500/wjt.v4.i1.18. ISSN 2220-3230. PMC 3964193. PMID 24669364.
- ↑ Maton, Anthea; Jean Hopkins; Charles William McLaughlin; Susan Johnson; Maryanna Quon Warner; David LaHart; Jill D. Wright (1993). 《Human Biology and Health》. Englewood Cliffs, New Jersey, USA: Prentice Hall. ISBN 978-0-13-981176-0.
- ↑ Segurel, L.; Thompson, E. E.; Flutre, T.; Lovstad, J.; Venkat, A.; Margulis, S. W.; Moyse, J.; Ross, S.; Gamble, K.; Sella, G.; Ober, C. (2012). “The ABO blood group is a trans-species polymorphism in primates”. 《Proceedings of the National Academy of Sciences》 (영어) 109 (45): 18493–18498. arXiv:1208.4613. Bibcode:2012PNAS..10918493S. doi:10.1073/pnas.1210603109. PMC 3494955. PMID 23091028.
- ↑ 가 나 Blood Group A Suptypes, The Owen Foundation. Retrieved 1 July 2008.
- ↑ Seltsam A, Hallensleben M, Kollmann A, Blasczyk R (2003). “The nature of diversity and diversification at the ABO locus”. 《Blood》 102 (8): 3035–42. doi:10.1182/blood-2003-03-0955. PMID 12829588.
- ↑ Ogasawara K; Bannai M; Saitou N; 외. (1996). “Extensive polymorphism of ABO blood group gene: three major lineages of the alleles for the common ABO phenotypes”. 《Human Genetics》 97 (6): 777–83. doi:10.1007/BF02346189. PMID 8641696. S2CID 12076999.
- ↑ Shastry, S; Bhat, S (October 2010). “Imbalance in A2 and A2B phenotype frequency of ABO group in South India”. 《Blood Transfusion》 8 (4): 267–270. doi:10.2450/2010.0147-09. PMC 2957492. PMID 20967168.
- ↑ “병역판정검사 현황”. 《KOSIS》. 2022년 12월 31일에 확인함.
- ↑ Potts, WTW (1979). 〈History and Blood Groups in the British Isles〉. Sawyer PH. 《English Medieval Settlement》. St. Martin's Press. ISBN 978-0-7131-6257-8.
- ↑ Cserti, CM; Dzik, WH (2007). “The ABO blood group system and Plasmodium falciparum malaria”. 《Blood》 110 (7): 2250–2258. doi:10.1182/blood-2007-03-077602. PMID 17502454.
- ↑ 가 나 Calafell, Francesc; 외. (September 2008). “Evolutionary dynamics of the human ABO gene”. 《Human Genetics》 124 (2): 123–135. doi:10.1007/s00439-008-0530-8. PMID 18629539. S2CID 12450238.
- ↑ Jan Van Oss, Carel (2004). “Letter to the Editor: "Natural" Versus Regular Antibodies”. 《The Protein Journal》 23 (6): 357; author reply 359–60. doi:10.1023/B:JOPC.0000039625.56296.6e. PMID 15517982. S2CID 189929325. 2011년 7월 14일에 원본 문서에서 보존된 문서. 2009년 11월 28일에 확인함.
- ↑ Seymour, R. M.; Allan, M. J.; Pomiankowski, A; Gustafsson, K (2004). “Evolution of the human ABO polymorphism by two complementary selective pressures”. 《Proceedings of the Royal Society B: Biological Sciences》 271 (1543): 1065–1072. doi:10.1098/rspb.2004.2674. PMC 1691687. PMID 15293861.
- ↑ Reid, ME; Mohandas, N (2004). “Red blood cell blood group antigens: structure and function.”. 《Seminars in Hematology》 41 (2): 93–117. doi:10.1053/j.seminhematol.2004.01.001. PMID 15071789.
- ↑ Mohandas, N; Narla, A (2005). “Blood group antigens in health and disease.”. 《Current Opinion in Hematology》 12 (2): 135–40. doi:10.1097/01.moh.0000153000.09585.79. PMID 15725904. S2CID 19866834.
- ↑ Sarode, R; Goldstein J; Sussman II; Nagel RL; Tsai HM (June 2000). “Role of A and B blood group antigens in the expression of adhesive activity of von Willebrand factor”. 《Br J Haematol》 109 (4): 857–64. doi:10.1046/j.1365-2141.2000.02113.x. PMID 10929042. S2CID 25343413.
- ↑ O'Donnell, J; Laffan MA (August 2001). “The relationship between ABO histo-blood group, factor VIII and von Willebrand factor”. 《Transfus Med.》 11 (4): 343–51. doi:10.1046/j.1365-3148.2001.00315.x. PMID 11532189. S2CID 23603864.
- ↑ O'Donnell, J; Boulton FE; Manning RA; Laffan MA (2002년 2월 1일). “Amount of H antigen expressed on circulating von Willebrand factor is modifiedby ABO blood group genotype and is a major determinant of plasma von Willebrand factor antigen levels”. 《Arterioscler Thromb Vasc Biol》 22 (2): 335–41. doi:10.1161/hq0202.103997. PMID 11834538. S2CID 325644.
- ↑ Gill, JC; Endres-Brooks J; Bauer PJ; Marks WJ; Montgomery RR (June 1987). “The effect of ABO blood group on the diagnosis of von Willebrand disease”. 《Blood》 69 (6): 1691–5. doi:10.1182/blood.V69.6.1691.1691. PMID 3495304.
- ↑ Shima, M; Fujimura Y; 외. (1995). “ABO blood group genotype and plasma von Willebrand factor in normal individuals”. 《Vox Sang》 68 (4): 236–40. doi:10.1111/j.1423-0410.1995.tb02579.x. PMID 7660643. S2CID 11582510.
- ↑ Bowen, DJ; Collins PW; 외. (March 2005). “The prevalence of the cysteine1584 variant of von Willebrand factor is increased in type 1 von Willebrand disease: co-segregation with increased susceptibility to ADAMTS13 proteolysis but not clinical phenotype”. 《Br J Haematol》 128 (6): 830–6. doi:10.1111/j.1365-2141.2005.05375.x. PMID 15755288. S2CID 45434815.
- ↑ Bongers T; de Maat M; van Goor M; 외. (2006). “High von Willebrand factor levels increase the risk of first ischemic stroke: influence of ADAMTS13, inflammation, and genetic variability”. 《Stroke》 37 (11): 2672–7. doi:10.1161/01.STR.0000244767.39962.f7. PMID 16990571.
- ↑ Landsteiner K (1900). “Zur Kenntnis der antifermentativen, lytischen und agglutinierenden Wirkungen des Blutserums und der Lymphe”. 《Zentralblatt für Bakteriologie, Parasitenkunde und Infektionskrankheiten》 27: 357–362.
- ↑ Kantha, S.S. (1995). “The blood revolution initiated by the famous footnote of Karl Landsteiner's 1900 paper” (PDF). 《The Ceylon Medical Journal》 40 (3): 123–125. PMID 8536328. 2018년 8월 30일에 원본 문서 (PDF)에서 보존된 문서. 2022년 12월 31일에 확인함.
- ↑ 가 나 Landsteiner, Karl (1961) [1901]. “On Agglutination of Normal Human Blood”. 《Transfusion》 1 (1): 5–8. doi:10.1111/j.1537-2995.1961.tb00005.x. ISSN 0041-1132. PMID 13758692. S2CID 40158397Originally published in German in Wiener Klinische Wochenschrift, 46, 1132–1134
- ↑ 가 나 Durand, J.K.; Willis, M.S. (2010). “Karl Landsteiner, MD: Transfusion Medicine”. 《Laboratory Medicine》 41 (1): 53–55. doi:10.1309/LM0MICLH4GG3QNDC. ISSN 0007-5027.
- ↑ Von Decastello, A.; Sturli, A. (1902). “Concerning isoagglutinins in serum of healthy and sick humans”. 《Munchener Medizinische Wochenschrift》 26: 1090–1095.
- ↑ 가 나 Farr AD (April 1979). “Blood group serology—the first four decades (1900–1939)”. 《Medical History》 23 (2): 215–26. doi:10.1017/S0025727300051383. ISSN 0025-7273. PMC 1082436. PMID 381816.
- ↑ Farhud, D.D.; Zarif Yeganeh, M. (2013). “A brief history of human blood groups”. 《Iranian Journal of Public Health》 42 (1): 1–6. PMC 3595629. PMID 23514954.)
- ↑ von Dungern, Emil; Hirszfeld, Ludwik (1910). “Über Vererbung gruppenspezifischer Strukturen des Blutes”. 《Zeitschrift für Immunitätsforschung und Experimentelle Therapie》 (G. Fischer.): 284–292.
Die Vererbung der durch Isoagglutinine nachweisbaren spezifischen Strukturen A und B der menschlichen Blutkfirper erfolgt nach der Mendelschen Regel, wobei die Eigenschaft der Struktur dominant ist, das Fehlen der Struktur rezessiv. Die Tatsache, dafi die nachweisbaren Bestandteile der Blutkorper niemals rezessiv sind und daher bei den Kindern nie erscheinen, wenn nicht einer der Eltern sie enthait, ist forensisch zu verwerten.
- ↑ Janský J. (1907). “Haematologick studie u. psychotiku”. 《Sborn. Klinick》 (체코어) 8: 85–139.
- ↑ Moss W.L. (1910). “Studies on isoagglutinins and isohemolysins”. 《Bulletin of the Johns Hopkins Hospital》 21: 63–70.
- ↑ Doan, C.A. (1927). “The Transfusion problem”. 《Physiological Reviews》 7 (1): 1–84. doi:10.1152/physrev.1927.7.1.1. ISSN 0031-9333.
- ↑ 가 나 Schmidt, P.; Okroi, M. (2001). “Also sprach Landsteiner – Blood Group 'O' or Blood Group 'NULL'”. 《Transfusion Medicine and Hemotherapy》 28 (4): 206–208. doi:10.1159/000050239. ISSN 1660-3796. S2CID 57677644.
- ↑ Garratty, G.; Dzik, W.; Issitt, P.D.; Lublin, D.M.; Reid, M.E.; Zelinski, T. (2000). “Terminology for blood group antigens and genes-historical origins and guidelines in the new millennium”. 《Transfusion》 40 (4): 477–489. doi:10.1046/j.1537-2995.2000.40040477.x. ISSN 0041-1132. PMID 10773062. S2CID 23291031.
- ↑ American Red Cross, Southern California Blood Services Region (n.d.). “Answers to Commonly Asked Questions About Blood and Blood Banking” (PDF). 《Blood: The Basics》: 4. 2007년 11월 29일에 원본 문서 (PDF)에서 보존된 문서. 2007년 11월 16일에 확인함.
- ↑ Sung Il Ryu, Young Woo Sohn (2007), A Review of Sociocultural, Behavioral, Biochemical Analyses on ABO Blood-Groups Typology, The Korean Journal of Social and Personality Psychology.
- ↑ Klein, Harvey G (2005년 3월 7일). “Why Do People Have Different Blood Types?”. 《Scientific American》. 2007년 11월 16일에 확인함.
- ↑ [1]